IDIがインドネシアの医師にモンキーポックスが世界的な流行になる可能性を秘めていることを思い出させる
ジャカルタ - インドネシア医師会(IDI)は、世界で流行する可能性のある症例状況に関して、患者のサル痘またはサル痘の症状に注意するようすべての医師に求めています。
「サル天然痘は人獣共通感染症であり、その主な伝染は、感染した動物の粘膜または皮膚上の血液、体液、または病変との人間の接触によるものです」と、ジャカルタのインドネシア内科専門家協会(PAPDI)のAdityo Susiloは、7月27日水曜日のアンタラから引用して述べた。
世界保健機関(WHO)は、サル痘症例の緊急事態を宣言しました。インドネシアでは検出されていませんが、シンガポールではサル痘の症例が見つかっています。
モンキーポックスは、まれなウイルス性人獣共通感染症です。ヒト感染のいくつかの症例は、中央および西アフリカ、一般的に熱帯雨林地域に近い場所で散発的に報告されている。
「このモンキーポックスは、天然痘(天然痘)を引き起こす痘瘡ウイルスなどのオルソポックスウイルス属に属し、1980年にWHOによって世界中で根絶されたと宣言されています」と彼は言いました。
WHOのデータによると、モンキーポックスは1970年にザイールで最初に同定され、その後、中央および西アフリカの10カ国で散発的に報告されています。2017年、ナイジェリアはこれまでに報告された中で最も異常な出来事を経験し、確認された症例の推定数は約40人でした。
2022年5月以来、非流行国から報告された後、モンキーポックスは世界的な公衆衛生上の懸念の病気となっています。
その後、WHOは2022年5月13日以降、非流行国から発生したサル痘の症例の報告を受けました。現在、症例は世界全体で合計75カ国に拡大しています。
2022年7月25日現在、世界中で18,905例のサル痘が確認されており、以前に確認された症例歴のない国では17,852例が発生しています。

米国では、サルポックスの3.846例が報告されました。ASEANでは、シンガポールで9人の確定症例が報告され、タイでは1人の確定症例が報告されています。
アフリカでは、サル、リス、ラット、その他のげっ歯類などの感染動物との接触歴に関連するヒトにおけるサル痘感染の症例が報告されている。適切に調理されていない感染した動物の肉を食べることも、感染の別の方法であると言われています。
「ヒトからヒトへの感染に関しては、感染した呼吸器分泌物への曝露、患者の皮膚病変との直接接触、または患者の体液によって汚染された物体との接触を通じて、感染した患者との直接の密接な接触の結果として起こり得ると疑われている」と彼は述べた。
また、前記アディティオは、胎盤を介した母親から胎児への垂直感染(先天性サル痘感染)も可能である。
サル痘の潜伏期間は5〜21日の範囲であり、平均は6〜16日である。潜伏期を経た後、患者は重度の頭痛、リンパ節腫脹、背中の痛み、筋肉痛および顕著な衰弱を伴う高熱の臨床症状を経験する。
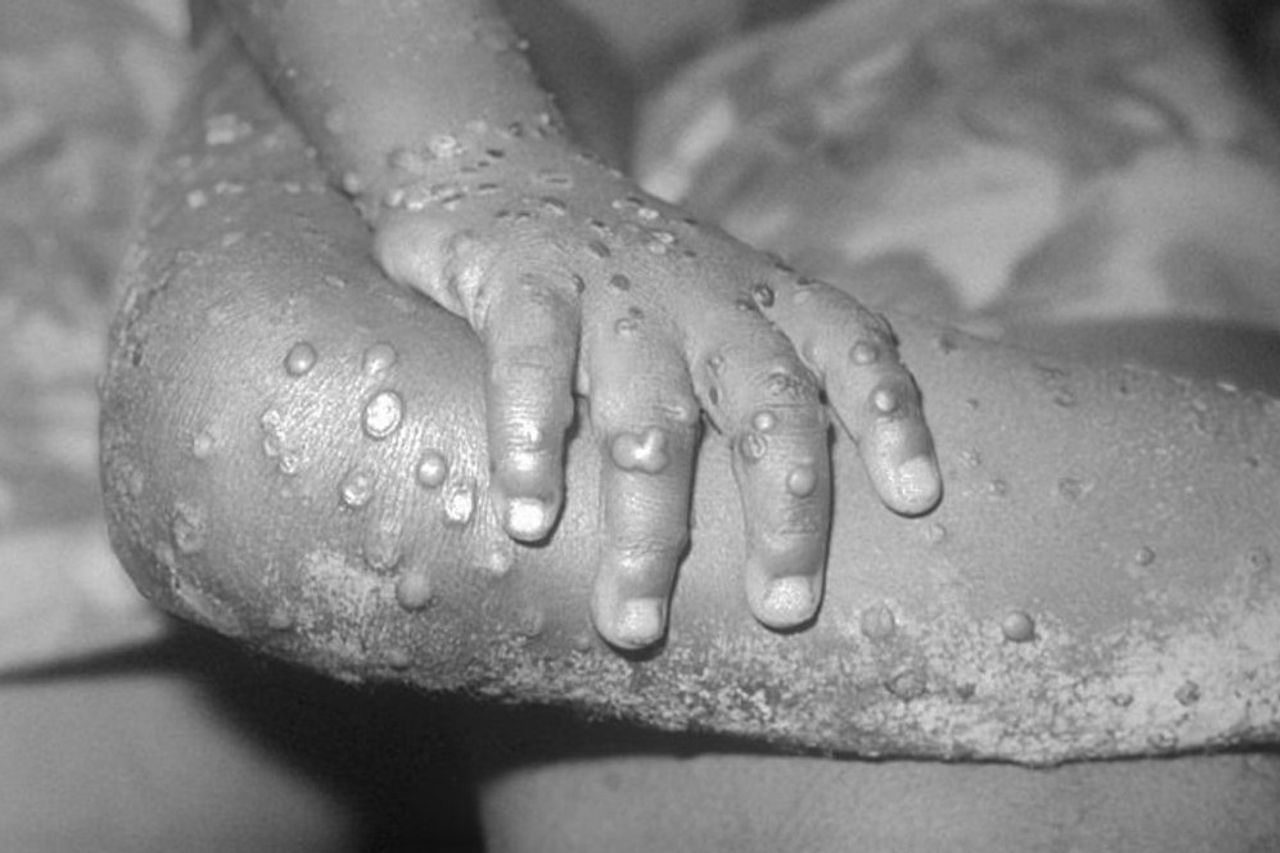
発熱が現れてから1〜3日以内に、患者は顔から始まり、体全体に広がる皮膚に斑点を見つける。
これらのパッチは、主に顔、手のひら、足の裏にあります。時間が経つにつれて、パッチは黄斑丘疹皮膚病変、小胞および膿疱に変わり、10日後にはかさぶたに変わる。
インドネシア熱帯医学・感染症協会の中央幹部でもあるアディティオ氏は、これまでサル痘感染症の具体的な治療法はまだないと述べた。
しかし、1980年の痘瘡ウイルス感染による天然痘に対するワクチン接種は、サル痘感染に対する85%の効果的な防御を提供する可能性があります。
アディティオ氏は、シンガポールでモンキーポックスの症例が発見されたことで、国民もウイルスがインドネシアに侵入する可能性を認識する必要があることを思い出させた。
これは、特に子供、妊婦、高齢者、免疫力の低い人(免疫抑制)など、モンキーポックスによる死亡の危険にさらされている集団では重要であると彼は述べた。
「襲ったCOVID-19のパンデミックを振り返って、私たちは常に楽観的でなければなりません 協力することによって、世界はこの状況に対応するために迅速に動くことができるでしょう」と彼は言いました。
大委員会(PB)のIDI伝染病対策研究部門のアグス・ドウィ・スサント部長は、サル痘感染の十分な理解と異常な出来事の早期認識が予防面の主な資本であると付け加えた。
アディティオ氏は、感染が疑われる患者との接触を避ける努力は、より広範な拡散を防ぐための検疫によるサーベイランスと活動的な症例の早期発見を伴う予防の最も効果的な鍵であると述べた。
アグスはまた、患者にサル痘の症状を発見した医師と看護師の両方の医療従事者に、ポリメラーゼ連鎖反応(PCR)検査を直ちにフォローアップするよう求めた。
モンキーポックスウイルス検査方法は、ウイルスのDNAを検出し、それを地域保健サービスに報告して、監視やその他のさらなる行動を直ちに行うことができるようにすることです。
